
پسوریازیس چیست؟ علائم، دلایل و جدیدترین روشهای درمان این بیماری پوستی مزمن
پسوریازیس؛ بیماری التهابی مزمن پوست با علائم قابل کنترل و درمان پذیر
در دوران کنونی که سلامت پوست یکی از عناصر مهم کیفیت زندگی محسوب میشود، بیماریهای مزمن پوستی میتوانند فشار روحی و جسمی قابلتوجهی به فرد وارد کنند. پسوریازیس یکی از شایعترین بیماریهای پوستی است که علاوه بر ایجاد ناراحتی فیزیکی، بر اعتمادبهنفس و ارتباطات اجتماعی نیز تأثیر میگذارد. این بیماری ماهیت مزمن دارد و در دورههایی فعال و در دورههایی خاموش میشود. با این حال، با درمانهای مناسب دارویی، مراقبتهای خانگی و اصلاح سبک زندگی میتوان علائم آن را کنترل و شدت آن را کاهش داد.
در این مطلب، بهصورت جامع با علائم، علتها، روشهای تشخیص، درمانهای دارویی و طبیعی پسوریازیس آشنا میشوید. همچنین منابع معتبر در هر بخش ارائه شده است.
پسوریازیس چیست؟
پسوریازیس یک بیماری التهابی مزمن پوست است که در اثر اختلال در عملکرد سیستم ایمنی، چرخه بازسازی سلولهای پوستی را سرعت میبخشد. در فرد سالم، سلولهای پوست حدود هر ۳۰ روز یکبار جایگزین میشوند، اما در پسوریازیس این روند تنها طی ۳ تا ۵ روز اتفاق میافتد. همین رشد غیرطبیعی، باعث ایجاد پلاکهای ضخیم، قرمز و پوستهپوسته میشود.
عوامل مؤثر در بروز بیماری پسوریازیس
- ژنتیک: حدود ۳۰ درصد مبتلایان سابقه خانوادگی دارند.
- عوامل محیطی: استرس، خشکی هوا، ضربه به پوست، عفونتها.
- اختلال ایمنی: سیستم ایمنی به اشتباه سلولهای پوست را مهاجم تشخیص میدهد.
- هورمونها: نوسانات هورمونی میتوانند شدت بیماری را تغییر دهند.
- داروها: داروهای بتابلوکر، لیتیوم، ضدالتهابها میتوانند بیماری را تحریک کنند.
منابع:
- American Academy of Dermatology (AAD)
- National Psoriasis Foundation (NPF)
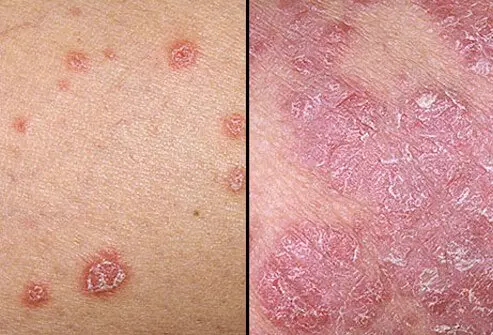
شیوع و اهمیت پسوریازیس:
پسوریازیس یکی از شایعترین بیماریهای مزمن التهابی پوست است که بار قابل توجهی بر سیستم سلامت و کیفیت زندگی بیماران تحمیل میکند. بر اساس گزارش سازمان جهانی بهداشت (WHO) تخمین زده میشود حدود ۱۲۵ میلیون نفر در سراسر جهان با این بیماری زندگی میکنند. شیوع جهانی بین ۲ تا ۳ درصد گزارش شده و در بسیاری از کشورها روند آن رو به افزایش است.
احتمال ابتلا در میان زنان و مردان تقریباً یکسان است و بیماری هیچ ترجیح جنسیتی مشخصی ندارد. در اغلب بیماران، سن شروع بیماری بین ۱۵ تا ۴۵ سالگی است؛ یعنی در سنین فعالیت تحصیلی، شغلی و اجتماعی، که این موضوع اثر اجتماعی–اقتصادی بیماری را برجستهتر میکند.
اهمیت پسوریازیس فقط به ضایعات پوستی محدود نمیشود. این بیماری یک اختلال سیستمیک و التهابی است و میتواند مجموعهای از مشکلات جدی را ایجاد کند. حدود یکسوم بیماران ممکن است دچار آرتریت پسوریاتیک شوند که اگر درمان نشود منجر به تخریب مفاصل و محدودیت عملکردی میشود. علاوه بر این، پسوریازیس با بیماریهای متابولیک مانند دیابت نوع ۲، فشار خون بالا، چاقی، سندرم متابولیک و حتی خطرات قلبی–عروقی ارتباط دارد.
درگیری ناخن و پوست سر نیز از جمله فرمهای آزاردهنده بیماری هستند که میتوانند مشکلات زیبایی، عفونتهای ثانویه و کاهش کیفیت زندگی را بهدنبال داشته باشند. همچنین به دلیل ظاهر قابل مشاهده ضایعات، بیماران ممکن است دچار اضطراب اجتماعی، کاهش اعتماد بهنفس و افسردگی شوند.
منابع:
World Health Organization (WHO), Global Report on Psoriasis
Mayo Clinic
علائم ابتلا به پسوریازیس
۱. پلاکهای پوستی:
پلاکها شایعترین فرم بیماری هستند و بهصورت ضایعات ضخیم، برجسته و قرمز رنگ دیده میشوند که سطح آنها با پوستههای سفید–نقرهای پوشیده شده است. این ضایعات معمولاً روی آرنج، زانو، کمر و پوست سر ایجاد میشوند، اما ممکن است در هر نقطه از بدن نیز دیده شوند. پلاکها میتوانند دردناک باشند و گاهی ترک بردارند.
۲. خارش و سوزش:
شدت خارش از خفیف تا شدید متغیر است. در موارد شدید، خارش میتواند خواب، انجام کارهای روزانه و تمرکز را مختل کند و منجر به خاراندن مکرر و تشدید التهاب شود.
۳. ترک و خونریزی:
به دلیل پوستهریزی زیاد و ضخیم شدن پوست، ممکن است ترکهای دردناک ایجاد شود. این ترکها گاهی دچار خونریزی نقطهای شده و احتمال عفونت ثانویه را افزایش میدهند.
۴. درگیری ناخن ها:
پسوریازیس ناخن میتواند شامل:
- ضخیم و شکننده شدن
- حفرهدار شدن سطح ناخن
- جدا شدن ناخن از بستر (onycholysis)
- تغییر رنگ به زرد یا قهوهای
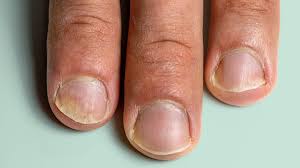
این تغییرات گاهی با قارچ ناخن اشتباه گرفته میشوند و نیاز به تشخیص دقیق دارند.
۵. درگیری پوست سر:
شامل پوستهپوسته شدن شدید، خارش، قرمزی و التهاب است. گاهی اوقات پوستهها به شکل شوره ضخیم دیده میشوند و بهسختی از مو جدا میشوند.
۶. درد مفاصل (آرتریت پسوریاتیک):
در برخی بیماران مفاصل درگیر میشود و علائمی مانند:
- درد و سفتی مفاصل
- تورم انگشتان (dactylitis)
- محدودیت حرکتی
نشاندهنده خطر ابتلای بیمار به فرم مفصلی بیماری است که نیازمند درمان فوری است.
منابع:
Cleveland Clinic
National Institute of Arthritis and Musculoskeletal and Skin Diseases (NIAMS)
روشهای تشخیص پسوریازیس:
۱. معاینه بالینی:
پزشک با بررسی ظاهر ضایعات، نواحی درگیر، الگوی پوستهریزی و سابقه خانوادگی، معمولاً به تشخیص میرسد. در اغلب موارد، نیازی به تستهای پیچیده نیست.
۲. نمونهبرداری پوستی (Skin Biopsy):
اگر ضایعات شبیه سایر بیماریهای پوستی باشند یا بیمار به درمان پاسخ ندهد، نمونه کوچکی از پوست تحت میکروسکوپ بررسی میشود. این بررسی بافتشناسی به تشخیص قطعی کمک میکند و برای رد سایر بیماریهایی که علائم مشابه ایجاد میکنند بسیار کاربردی است.
۳. بررسی علائم مفصلی:
در صورتی که بیمار درد، تورم یا خشکی مفاصل داشته باشد، پزشک معاینه مفصلی انجام میدهد تا احتمال آرتریت پسوریاتیک را بررسی کند. گاهی نیاز به تصویربرداری یا ارجاع به روماتولوژی وجود دارد.
۴. آزمایش خون:
این آزمایشها برای تأیید تشخیص نیستند؛ بلکه جهت رد بیماریهایی مثل عفونتها، لوپوس یا بررسی عوارض داروهای سیستمیک (مثل متوترکسات) انجام میشوند.
منابع:
Johns Hopkins Medicine
British Association of Dermatologists
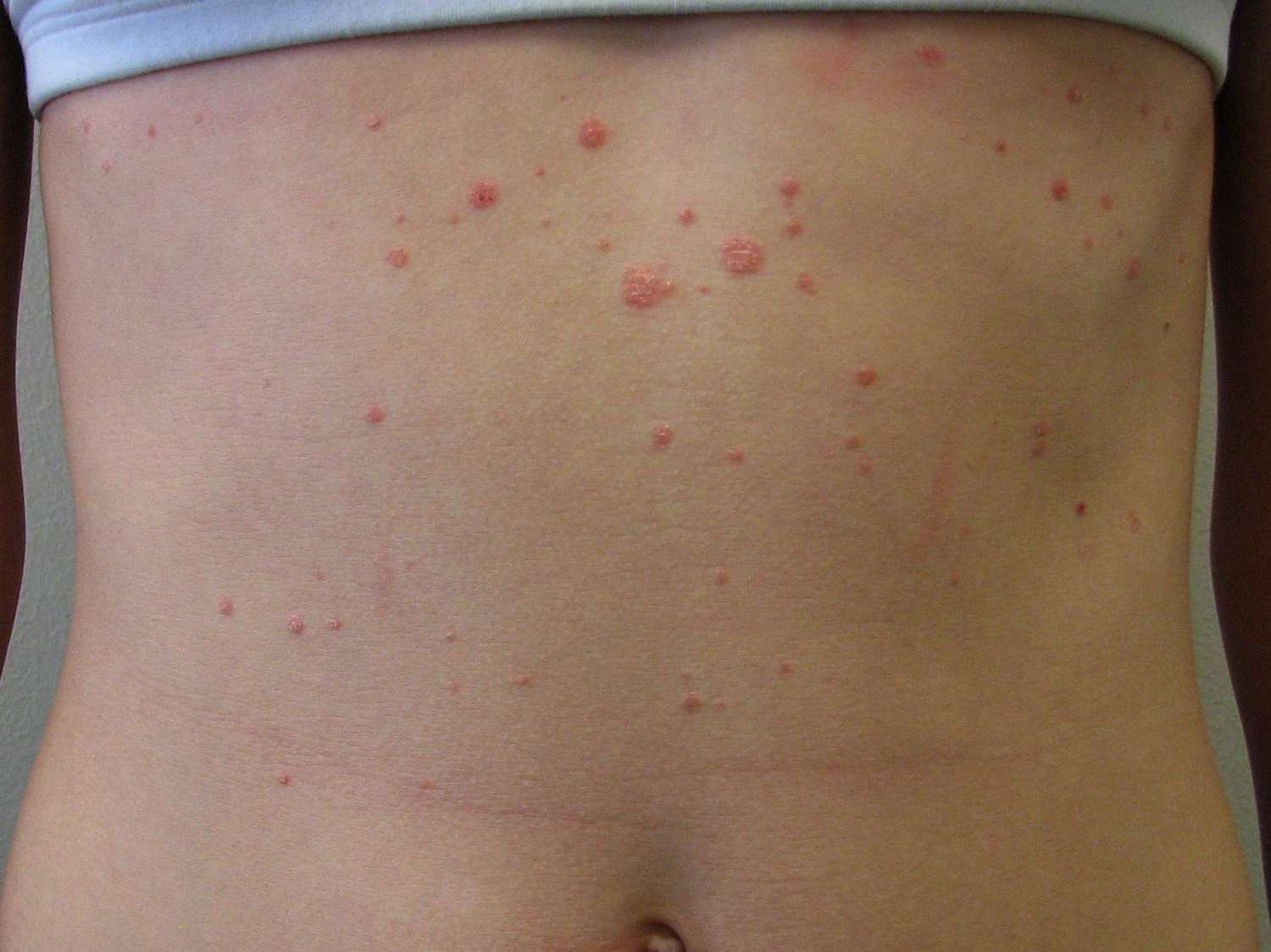
درمانهای رایج پسوریازیس:
۱. درمانهای موضعی:
الف) کورتیکوستروئیدهای موضعی:
- کاهش التهاب، قرمزی و خارش.
- استفاده طولانیمدت ممکن است منجر به نازک شدن پوست شود و باید طبق تجویز پزشک انجام شود.
ب) آنالوگهای ویتامین D (کلسپوتریول): کاهش سرعت تکثیر سلولهای پوست و بسیار مؤثر در ضایعات مزمن و پایدار.
ج) مرطوبکننده ها: مرطوبکنندهها نقش اساسی در جلوگیری از خشکی، ترک و پوستهریزی دارند. بعد از حمام بیشترین اثرگذاری را دارند.
د) آنترالین و قطران زغال سنگ: قدیمی ولی مؤثر. بهعلت بوی قوی، رنگدهی و احتمال حساسیت کمتر استفاده میشود.
۲. درمانهای سیستمیک:
الف) متوترکسات:
- کاهش التهاب سیستمیک، مناسب برای بیماریهای متوسط تا شدید.
- نیازمند کنترل آزمایشهای کبدی است.
ب) سیکلوسپورین:
- اثر سریع و مناسب دورههای کوتاه.
- نیازمند پایش فشارخون و عملکرد کلیه.
ج) داروهای بیولوژیک:
یکی از مؤثرترین درمانها با هدف قرار دادن مسیرهای التهابی مانند TNF-α، IL-17 و IL-23.
تزریقی، قوی و گرانقیمت. نیازمند بررسیهای دقیق قبل از شروع درمان.
۳. نوردرمانی (فتوتراپی):
- استفاده از نور UVB کنترلشده تحت نظر پزشک.
- مناسب برای ضایعات گسترده یا مقاوم به درمانهای موضعی.
منابع:
American Academy of Dermatology
National Psoriasis Foundation
درمانهای طبیعی و تغذیهای:
۱. آلوئهورا: ژل آلوئهورا التهاب را کاهش میدهد و به ترمیم پوست کمک میکند. باید بهصورت منظم استفاده شود.
۲. روغن نارگیل: مرطوبکننده قوی برای کاهش خشکی و پوستهریزی. مناسب برای پوست سر و بدن.
۳. سرکه سیب: کاهش خارش و پوستهریزی پوست سر. باید با آب رقیق شود.
۴. حمام جو دوسر: آرامبخش و ضدالتهاب؛ مفید برای ضایعات گسترده.
۵. رژیم غذایی ضدالتهاب:
پرهیز از الکل، قندهای ساده و غذاهای پردازششده.
افزایش مصرف میوهها، سبزیجات، ماهیهای چرب و مغزها توصیه میشود.
محصولات پیشنهادی سایت:
- دئودراگ پن مایع پسوریازیس شوینده صورت و بدن حجم 150 میلی لیتر
- درمکس کپسول سوریاتیون 30 عددی
- رها کرم موضعی راویزون 0.1 % 15 گرم
- ابوریحان پماد کلوبتازول %0.05 15 گرم
- سریتا شامپو پسوریازیس 200 میلی لیتر
- دئودراگ شامپو پسوریازیس ۲۰۰ میلی لیتر
منابع:
Journal of Dermatological Treatment
Harvard School of Public Health
طرز استفاده صحیح از محصولات مراقبتی و درمانی:
- پس از حمام، زمانی که پوست هنوز کمی مرطوب است، مرطوبکننده زده شود.
- از صابونها و شویندههای معطر و قوی استفاده نشود.
- از کندن یا خاراندن پوستهها خودداری شود.
- در نوردرمانی، فاصله جلسات و مدت تابش طبق نسخه پزشک رعایت گردد.
- کرمها و پمادها باید روی پوست خشک استفاده شوند.
هشدارهای پزشکی:
- تب، درد شدید مفاصل، گسترش سریع ضایعات یا خونریزیهای غیرطبیعی نیازمند مراجعه فوری است.
- خوددرمانی با داروهای قوی مثل کورتون سیستمیک خطرناک است.
- در دوران بارداری و شیردهی، مصرف برخی داروها ممنوع است.
- داروهای بیولوژیک ممکن است خطر عفونت را افزایش دهند و باید با پایش کامل مصرف شوند.
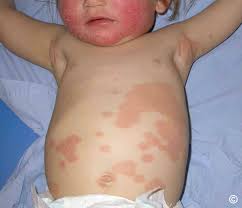
پسوریازیس در کودکان و سالمندان:
کودکان:
پسوریازیس در کودکان اغلب با الگوی متفاوتی نسبت به بزرگسالان بروز میکند. ضایعات معمولاً در نواحی چیندار مانند کشاله ران، زیر بغل و پشت زانو ظاهر میشوند و ممکن است التهاب بیشتری داشته باشند. از آنجا که پوست کودکان حساستر است، درمان باید با فرآوردههای ملایم و تحت نظر پزشک انجام شود. مرطوبسازی مداوم نقش بسیار مهمی در جلوگیری از خشکی و تشدید پلاکها دارد. همچنین استفاده از صابونها، شویندهها یا کرمهای معطر و محرک باید محدود شود. در موارد شدیدتر، ممکن است پزشک از داروهای موضعی ضعیف تا متوسط یا نوردرمانی با دوزهای کنترلشده استفاده کند.
سالمندان:
در سالمندان، خشکی پوست شایعتر است و میتواند شدت پلاکها، خارش و پوستهریزی را افزایش دهد. علاوه بر مشکلات پوستی، بسیاری از سالمندان داروهای متعددی مصرف میکنند که احتمال تداخل دارویی با درمانهای پسوریازیس را افزایش میدهد؛ بنابراین انتخاب داروی مناسب نیاز به ارزیابی دقیق دارد. مراقبت روزانه، استفاده از مرطوبکنندههای قوی، پرهیز از حمامهای طولانی یا آب داغ، و استفاده از شویندههای ملایم میتواند به کنترل علائم کمک کند. در صورت وجود مشکلات مفصلی یا درگیری شدید پوست سر و ناخن، مراجعه منظم به متخصص پوست ضروری است.
منابع:
Pediatric Dermatology Journal
International Journal of Dermatology






دیدگاه خود را بنویسید